 Ir para o conteúdo
Ir para o conteúdo
Início » Retinopatia diabética
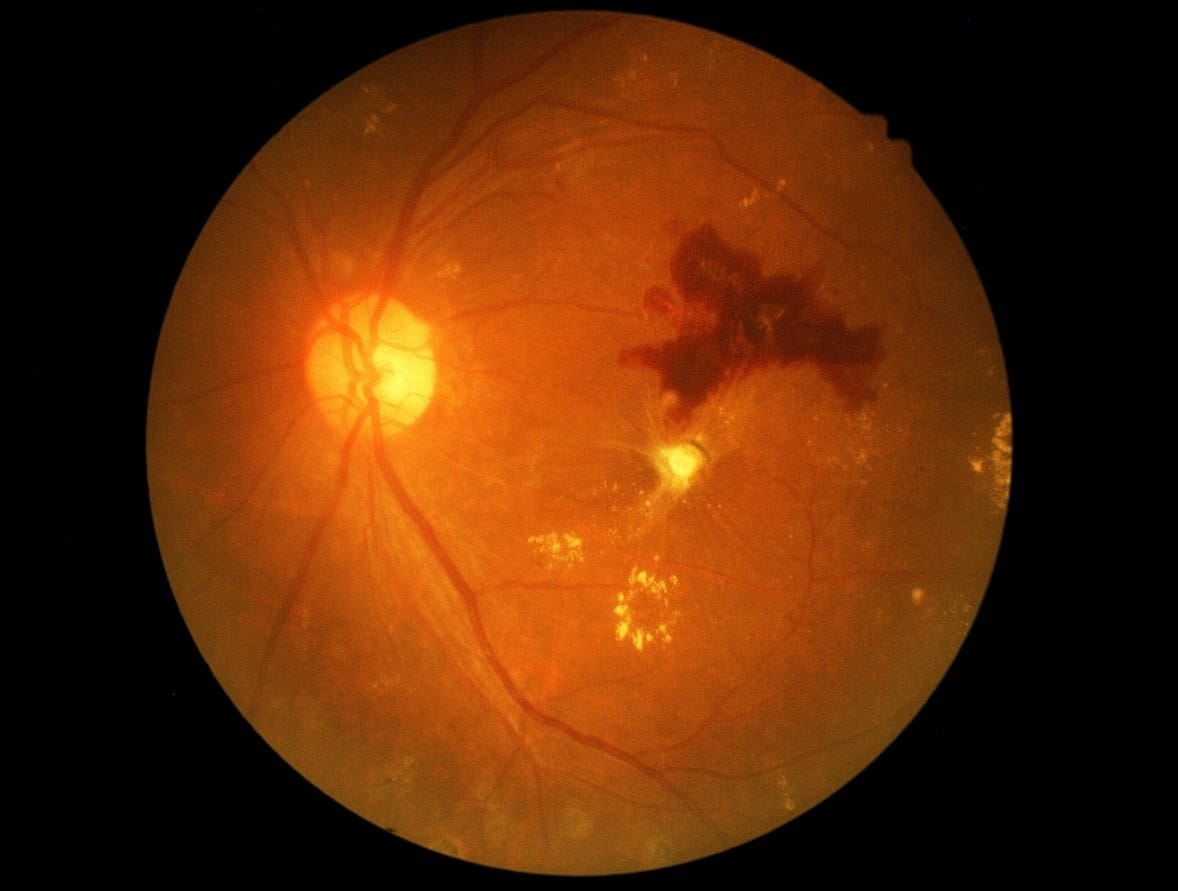
A retinopatia diabética é uma condição ocular que afeta pessoas com diabetes. É causada pelo dano aos vasos sanguíneos na retina, que é a parte sensível à luz no fundo do olho. O diabetes pode levar a níveis elevados de glicose no sangue, o que, ao longo do tempo, pode danificar as pequenas artérias e veias que fornecem sangue à retina.
A retinopatia diabética pode ser classificada em dois tipos principais com base na sua progressão e gravidade:
Retinopatia Diabética Não Proliferativa (RDNP): Também conhecida como retinopatia diabética não proliferativa leve, moderada ou grave, esta fase inicial é caracterizada por pequenos vasos sanguíneos na retina que começam a vazar. O edema macular (inchaço) e o aparecimento de exsudatos (depósitos de proteínas e gorduras) podem ocorrer. Na forma grave da RDNP, há um aumento significativo nos vazamentos de fluido, o que pode levar a uma redução na visão.
Retinopatia Diabética Proliferativa (RDP): Esta é uma forma mais avançada e potencialmente mais grave da retinopatia diabética. Nesta fase, novos vasos sanguíneos anormais começam a se formar na retina, um fenômeno conhecido como neovascularização. Esses novos vasos são frágeis e propensos a sangramento, o que pode levar a complicações sérias, como descolamento de retina.
Ambas as formas exigem acompanhamento médico regular para avaliação, monitoramento e tratamento adequado, se necessário. O controle rigoroso do diabetes e o gerenciamento de fatores de risco são cruciais para prevenir a progressão da doença.
Os sintomas da retinopatia diabética podem variar dependendo do estágio da condição. Nos estágios iniciais, pode não haver sintomas perceptíveis, mas à medida que a retinopatia diabética progride, os seguintes sinais podem ocorrer:
Visão embaçada: O início gradual da visão embaçada pode ser um sintoma comum.
Flutuação na visão: Pode haver variações na nitidez da visão.
Manchas escuras ou vazamentos: O paciente pode notar manchas escuras na visão, resultado de sangramento ou vazamento de fluido a partir dos vasos sanguíneos danificados.
Dificuldade em perceber cores: A capacidade de distinguir cores pode ser afetada.
Perda de visão periférica: A visão periférica pode diminuir, prejudicando a capacidade de enxergar o que está ao redor.
Alterações na visão noturna: Dificuldade em enxergar bem em condições de pouca luz.
É importante destacar que a retinopatia diabética pode ser assintomática nos estágios iniciais, ressaltando a importância de exames oftalmológicos regulares, especialmente para aqueles com diabetes, a fim de detectar precocemente qualquer alteração na retina.
Detectar precocemente a retinopatia diabética é essencial para um tratamento eficaz. Alguns exames oftalmológicos comuns utilizados para diagnosticar e monitorar a retinopatia diabética incluem:
Fundo de Olho (Fundoscopia): O oftalmologista examina o fundo do olho com uma lente especial para avaliar a retina em busca de sinais de retinopatia diabética, como hemorragias, exsudatos e alterações nos vasos sanguíneos.
Angiografia Fluoresceínica: Um corante é injetado na corrente sanguínea, e fotografias são tiradas para destacar o fluxo sanguíneo na retina. Isso ajuda a identificar áreas de vazamento ou bloqueio nos vasos sanguíneos.
Tomografia de Coerência Óptica (OCT): Este exame cria imagens detalhadas das camadas da retina, permitindo uma avaliação precisa do edema macular e de outras alterações na estrutura ocular.
Mapeamento de Retina: Um exame que mapeia a superfície da retina, permitindo uma análise mais detalhada de áreas específicas e identificando possíveis anormalidades.
Medição da Pressão Intraocular: Embora não seja especificamente para retinopatia diabética, a medição da pressão intraocular é frequentemente realizada para avaliar o risco de glaucoma, que pode estar associado a complicações da retinopatia diabética.
É importante realizar exames oftalmológicos regulares, especialmente se você tem diabetes, para detectar precocemente qualquer sinal dadoença e iniciar o tratamento adequado.
As causas estão diretamente relacionadas ao diabetes, uma condição em que os níveis elevados de glicose no sangue podem causar danos aos vasos sanguíneos em todo o corpo, incluindo os da retina. As principais causas incluem:
Hiperglicemia: Níveis persistentemente elevados de glicose no sangue, característicos do diabetes, podem danificar os vasos sanguíneos da retina ao longo do tempo.
Hipertensão: A pressão arterial elevada, muitas vezes associada ao diabetes, pode contribuir para o desenvolvimento e progressão da retinopatia diabética.
Controle Inadequado do Diabetes: Falha em manter os níveis de glicose no sangue dentro da faixa alvo pode aumentar o risco de danos aos vasos sanguíneos.
Fatores Genéticos: Predisposição genética também pode desempenhar um papel no desenvolvimento da retinopatia diabética.
Outros Fatores de Risco: Fatores como tabagismo, colesterol elevado e gravidez em mulheres com diabetes também podem aumentar o risco.
Para saber mais sobre o assunto acesse nosso texto sobre Retinopatia Diabética em gestantes.
É fundamental manter um controle rigoroso do diabetes, monitorar a pressão arterial e realizar exames oftalmológicos regulares para detectar precocemente qualquer sinal de retinopatia diabética.
O tratamento da retinopatia diabética pode variar com base no estágio da condição e na gravidade dos sintomas. Alguns dos tratamentos comuns incluem:
Controle Glicêmico: Manter os níveis de glicose no sangue dentro da faixa alvo é crucial para prevenir e gerenciar a retinopatia diabética. Isso geralmente envolve mudanças na dieta, exercícios e, em alguns casos, medicamentos antidiabéticos.
Controle da Pressão Arterial: Manter a pressão arterial sob controle é vital para prevenir danos adicionais aos vasos sanguíneos da retina.
Injeções Intravítreas: Injeções de medicamentos anti-VEGF (fator de crescimento endotelial vascular) podem ser administradas no olho para reduzir o inchaço e prevenir o crescimento anormal de vasos sanguíneos.
Fotocoagulação a Laser: Este procedimento utiliza um laser para selar ou destruir os vasos sanguíneos anormais e tratar áreas específicas da retina.
Vitrectomia: Em casos mais avançados com sangramento ou cicatrizes na retina, a vitrectomia pode ser realizada para remover o vítreo sangrado ou cicatrizado.
Retinopexia: Pode ser realizada para reparar descolamentos de retina.
A escolha do tratamento dependerá da avaliação detalhada do oftalmologista, considerando a gravidade da retinopatia diabética e as necessidades individuais do paciente. O diagnóstico precoce e o tratamento adequado são fundamentais para prevenir complicações e preservar a visão.
Agende uma consulta com a doutora especialista em retina e cirurgia de catarata e dê o primeiro passo para uma visão saudável e nítida. Sua saúde ocular merece o melhor cuidado.
A retinopatia diabética não tem uma “cura” definitiva no sentido de que, uma vez desenvolvida, a condição não pode ser revertida completamente. No entanto, é uma condição que pode ser gerenciada e tratada, especialmente se detectada precocemente. O objetivo do tratamento é controlar a progressão da retinopatia diabética, reduzir os sintomas e prevenir complicações sérias.
O controle rigoroso do diabetes, juntamente com tratamentos como injeções intravítreas, fotocoagulação a laser e cirurgias, quando necessárias, pode ajudar a estabilizar a condição e melhorar a qualidade de vida do paciente. A eficácia do tratamento pode variar dependendo da gravidade da retinopatia diabética, do estágio em que é diagnosticada e da adesão do paciente às recomendações médicas.
A detecção precoce e o gerenciamento contínuo são fundamentais. Portanto, é crucial realizar exames oftalmológicos regulares, especialmente se você tem diabetes, para identificar e tratar precocemente qualquer alteração na retina.
A retinopatia diabética é codificada na Classificação Internacional de Doenças (CID) sob o código h36.0, que se refere a “Retinopatia diabética”. A CID é um sistema de codificação globalmente utilizado para classificar e codificar diferentes doenças e condições de saúde.
Portanto, se você estiver procurando o código CID específico para retinopatia diabética, é o h36.0. Este código é frequentemente utilizado em registros médicos e sistemas de saúde para documentar a presença e a gravidade da retinopatia diabética em pacientes com diabetes.
Agende uma consulta com a doutora especialista em retina e cirurgia de catarata e dê o primeiro passo para uma visão saudável e nítida. Sua saúde ocular merece o melhor cuidado.

MÉDICA – CRM-SP: 150.466
Especialidade: Oftalmologia, RQE: 57238
Formada pela UNIFESP – Escola Paulista de Medicina e especialista em oftalmologia pelo Conselho Brasileiro de Oftalmologia. Com ampla experiência em retina clínica e cirúrgica, é especialista em cirurgias de retina e catarata. Atua como médica assistente e orientadora no Hospital de Transplantes Dr. Euclides de Jesus Zerbini.